Добрый день, уважаемые читатели! Прочитав данную статью, вы узнаете, что представляет собой реактивный артрит голеностопа, как он проявляется, почему возникает и как его нужно лечить.
Содержание:
- Особенности патологии
- Виды воспалений голеностопа
- Основные причины
- Какие симптомы бывают?
- Лечебные мероприятия
- Диета, которую можно применять
- Народные средства для лечения
- Профилактические мероприятия
Заболевание это имеет инфекционную природу, чаще развивается у мужчин в молодом возрасте, редко бывает у детей и у пожилых людей.
Особенности патологии
«Реактивными» называют специфические артриты, возникающие после ранее перенесенных инфекций.
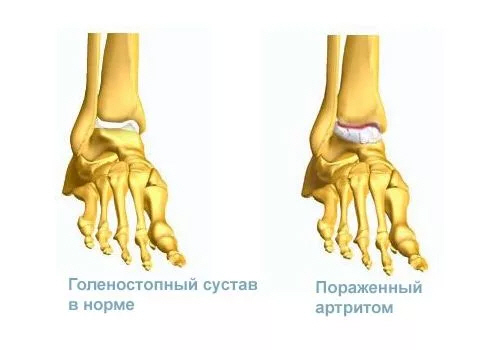
Таким образом, реактивный артрит голеностопного сустава – заболевание негнойное с аутоиммунным характером, которое возникает после всевозможных инфекций (бактериальных, вирусных, грибковых и т.д.), но чаще после кишечных и патологий мочеполовой системы.
Особенностью вышеописанного заболевания является специфический синдром Рейтера, который значительно упрощает диагностику. Это уретро-окуло-синовиальное поражение, а точнее одновременное или последовательное возникновение уретрита, конъюнктивита и, конечно же, артрита.
Зачастую первой страдает мочеполовая система, а остальные симптомы возникают через 2-3 недели. Болезнь чаще всего поражает крупные суставы ног, именно один сустав либо несколько, но не симметрично.
К счастью, практически во всех случаях прогноз благоприятный. Большинство пациентов (85% точно) избавляются от недуга полностью за 6-12 месяцев (если лечение начиналось вовремя).
Крайне редко патология приобретает хронический характер, несмотря на лечение, из-за чего периодически дает рецидивы на протяжении всей жизни.
Виды воспалений голеностопа
Реактивный артрит (код по МКБ 10«M02») может быть:
- вирусным;
- постстрептококковым;
- лаймским (провоцируется спирохетами);
- септическим;
- туберкулезным;
- гонококковым.
Основные причины
Спровоцировать реактивное суставное воспаление могут различные инфекции (кишечные, респираторные, половые и т.д.), но чаще всего возбудителями являются:
- патологии мочеполовые;
- патологии ЖКТ инфекционного типа.
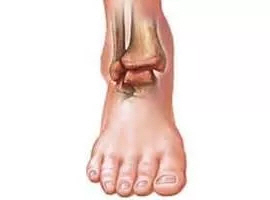
Из мочеполовых недугов чаще всего артрит провоцирует именно хламидийная инфекция.
Возбудители передаются при половых контактах, имеются у 50% населения планеты (приблизительно).
Сама инфекция может быть бессимптомной или же слабовыраженной. Основные ее симптомы – боли при хождении в туалет «по-маленькому», жжение, густые выделения из половых органов с неприятным запахом.
А еще артрит провоцируют кишечные бактерии:
- сальмонеллы;
- шигеллы и кампилобактерии.
Кишечную инфекцию можно заметить по таким вот признакам: проблемы со «стулом» (понос, запор), боли в животе, тошнота, рвота, интоксикация.
Заражение бактериями происходит в ходе употребления некачественной, испорченной пищи, грязной воды, либо же фекально-оральным путем через немытые руки.
Ученые, изучая историю болезни, заметили такую интересную особенность: суставное воспаление после инфекций развивается далеко не у всех, а преимущественно у людей с геном «HLA B 27». Почему так происходит, никто не знает.
Какие симптомы бывают?
Все симптомы можно разделить на стадии, если присвоить им степень тяжести. На первой стадии признаки минимально выражены, на второй – начинают проявляться (стандартная 2 степень тяжести), на третьей – уже заметны на рентгене и при других исследованиях, на четвертой – возникают необратимые поражения в костях и суставах.
Вот почему так важно замечать болезни в начале развития и обращаться за медицинской помощью сразу же.
Основные признаки:
- болезненность и отечность пораженной конечности (именно в месте голеностопа);
- скованность по утрам;
- боль в пояснице;
- интоксикация (слабость, тошнота, головокружение и боль, ломота и т.д.);
- синюшность или багровый цвет кожного покрова над суставом;
- боли в позвоночнике;
- боли в пяточных сухожилиях;
- может быть повышенная температура тела.
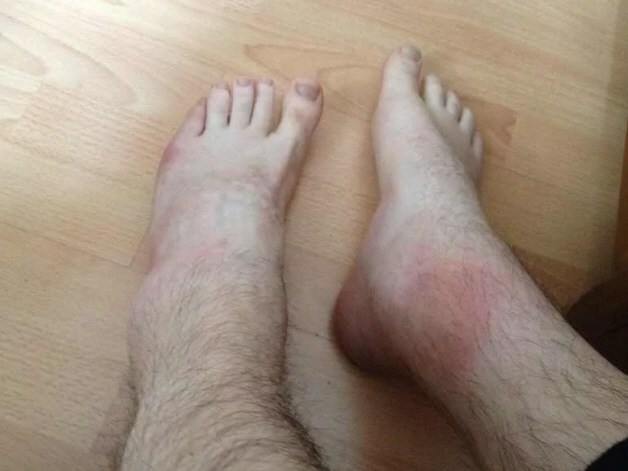
Иногда эти симптомы исчезают самостоятельно за несколько дней даже без терапии, но ничего хорошего в этом нет, так как зачастую такое поведение болезни свидетельствует о переходе в хроническую форму.
У многих больных имеются также дополнительные признаки:
- псориазоподобная сыпь;
- баланопостит, вагинит;
- эрозии слизистых рта;
- конъюнктивит;
- миокардит, перикардит;
- невриты.
Лечебные мероприятия
Процесс лечения обязательно начинается с избавления от причины заболевания, то есть от инфекции, которая спровоцировала его. Изначально назначаются медикаменты с антибактериальным действием (если причиной была бактериальная инфекция).
Курсы антибиотиков зачастую бывают длительными (не менее 3-х месяцев), особенно при хламидийной инфекции, против которой назначается Доксициклин.
Чтобы нормализовать работу иммунной системы, назначаются:
- иммуномодуляторы для коррекции деятельности иммунитета;
- иммуносупрессоры – вещества, подавляющие избыточную иммунную активность.
Эти препараты подбираются только индивидуально и только врачом (иммунологом), принимаются на протяжении нескольких недель.
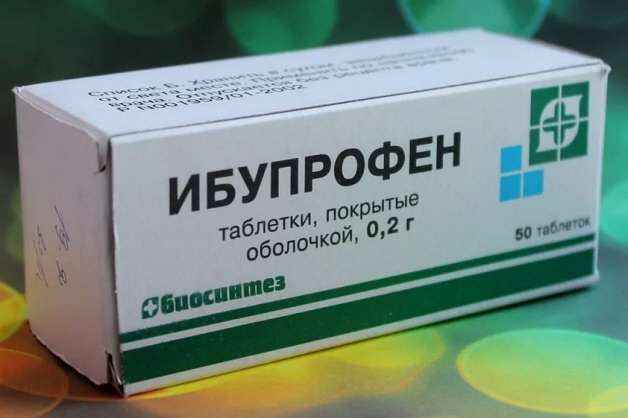
Дополнительно лечение нужно проводить противовоспалительными препаратами. Сначала назначаются безопасные нестероидные противовоспалительные (без гормонов в составе) в виде мазей, таблеток, растворов для инъекций:
- Диклофенак;
- Ибупрофен;
- Нурофен и подобные.
Если такие препараты не помогают или пациент обратился с уже запущенным заболеванием, тогда ему назначают гормональные антивоспалительные медикаменты, а именно глюкокортикоидные.
В особо тяжелых случаях эти препараты вводят непосредственно в полость пораженного сустава. Процедура очень неприятная, но терпимая, выполняется только в условиях больницы.
После снятия воспаления и других основных симптомов назначается общеукрепляющая терапия, которую проводят с помощью витаминов, массажей, физиопроцедур, лечебной физкультуры. Больной сустав нужно разрабатывать постепенно, чтобы не подвергать его чрезмерным нагрузкам.
Именно для этого и существует ЛФК – комплекс упражнений для постепенного восстановления функций пораженных составляющих опорно-двигательного аппарата.
Упражнения подбираются индивидуально. Зачастую для лечения голеностопного сустава выполняются: кручения стопой, сгибание ног, приседание, ходьба на носочках/пяточках.
Чаще всего терапию проводят амбулаторно, иногда требуются повторные курсы, но чаще хватает одного. В стационар больного могут определить только в самых тяжелых случаях, когда дополнительно развиваются осложнения, например, при выраженном тяжелом спондилоартрите или поражении сердечных клапанов.
После лечения нужно регулярно посещать ревматолога для профилактики и наблюдения. Некоторые инфекции, способные провоцировать артрит, могут возникать повторно.
Поэтому, кроме ревматолога, придется периодически посещать гинеколога, гастроэнтеролога, инфекциониста или уролога.
Диета, которую можно применять
Все больные с суставными воспалениями, независимо от типа и природы, должны соблюдать диету, так как правильный рацион значительно ускоряет лечение и защищает от осложнений, а также предупреждает рецидивы.
В рацион нужно ввести побольше:
- продуктов с омега-3 кислотами в составе – это может быть морская рыба, льняное масло, печень;
- овощей/фруктов – это витамины, растительные волокна, полезнейшие не только для здоровья в целом, но и для кишечника в частности.

Исключить из рациона придется все жирное, консервированное, жареное, а также алкоголь. Считается, что некоторые пасленовые овощи могут вызывать обострение и усиливать симптомы вышеописанного заболевания.
От них тоже следует отказаться, а именно от:
- картофеля и томатов;
- баклажанов;
- сладкого перца.
Народные средства для лечения
Народная терапия не может самостоятельно избавить от реактивного артрита, но может ускорить основное лечение.
Если есть желание, тогда можно попробовать следующие народные средства:
- мази и растирки на основе лекарственных растений – редьки, хрена, окопника;
- компрессы на основе меда и пчелиного яда;
- настойку на спирту из цветков каштана.
Советую вам также почитать статью о лечении артрита голеностопного сустава в домашних условиях, в ней развернуто описано о методах лечения, которые можно применять дома. Любую патологию легче предотвратить, чем потом лечить, поэтому обязательно соблюдайте профилактические рекомендации.
Профилактические мероприятия
- вовремя лечите инфекции;
- укрепляйте иммунитет;
- регулярно обследуйтесь у уролога и гинеколога;
- откажитесь от случайных половых связей;
- предохраняйтесь во время секса;
- правильно питайтесь, укрепляйте иммунитет, занимайтесь спортом.
На этом все, дорогие читатели. Берегите свое здоровье и здоровье своих близких!
Всего вам доброго, удачи и хорошего настроения!